Тазовым предлежанием плода называется его поперечное положение в чреве женщины: ягодицами или ножками вниз. Оно диагностируется ближе к 28 неделе беременности во время посещения женской консультации. Тазовое предлежание может и не сохраниться до родов, ребеночек нередко переворачивается еще раз в 36 недель. Существует ряд методик, помогающих придать плоду головное положение.
Одной из главных причин тазового предлежания плода является снижение возбудимости и тонуса матки. Существует ряд других факторов, приводящих к тазовому предлежанию плода: маловодие, многоводие, аномалии развития матки, пороки развития плода, предлежание плаценты.
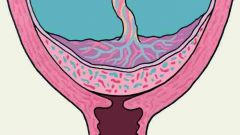
Тазовое предлежание делится на ягодичное, ножное, смешанное, коленное. Каждое из них легко определяется врачом на осмотре, а затем подтверждается на УЗИ. Такое положение плода не является нормой как для матери, так и для ребенка, но и не несет прямых угроз их здоровью. Естественные роды при этом возможны, но чаще всего родоразрешение проводят путем кесарева сечения. Во время естественных родов необходим жесткий контроль врача во избежание серьезных осложнений.
Тазовое предлежание плода не вызывает у женщины неприятных ощущений, болевых симптомов или дискомфорта. Его определяют случайно на очередном обследовании. Характерными признаками тазового предлежания плода являются: не соответствующее сроку высокое стояние дна матки над лобком, четкое сердцебиение плода в области пупка или выше его. При влагалищном исследовании также можно узнать предлежащую часть: легко определяются копчик и крестец, а ягодицы прощупываются как мягкая и объемная часть. Данные УЗИ подтверждают диагноз.
Специальные гимнастические упражнения позволяют придать плоду головное положение. Выполняют их с 32 недели беременности только после консультации с лечащим врачом.
Будущей мамочке необходимо выполнять лежа повороты с одного бока на другой по 3 раза через каждые 10 мин. Это упражнение следует делать 3 раза в день.
Полезными в этом отношении являются упражнения, связанные с подъемом таза. Женщина лежит на спине 15 мин, подложив под поясницу валик или подушки. Выполнять это упражнение необходимо 3 раза в день на голодный желудок.
Такая гимнастика имеет ряд противопоказаний: послеоперационные рубцы на матке, токсикозы или гестозы, предлежание плаценты.
Существуют методы нетрадиционной медицины, способствующие повороту плода при необходимости. К ним относятся: ароматерапия, акупунктура, гомеопатия.
Причины тазового предлежания
Одной из главных причин тазового предлежания плода является снижение возбудимости и тонуса матки. Существует ряд других факторов, приводящих к тазовому предлежанию плода: маловодие, многоводие, аномалии развития матки, пороки развития плода, предлежание плаценты.
Тазовое предлежание делится на ягодичное, ножное, смешанное, коленное. Каждое из них легко определяется врачом на осмотре, а затем подтверждается на УЗИ. Такое положение плода не является нормой как для матери, так и для ребенка, но и не несет прямых угроз их здоровью. Естественные роды при этом возможны, но чаще всего родоразрешение проводят путем кесарева сечения. Во время естественных родов необходим жесткий контроль врача во избежание серьезных осложнений.
Признаки тазового предлежания
Тазовое предлежание плода не вызывает у женщины неприятных ощущений, болевых симптомов или дискомфорта. Его определяют случайно на очередном обследовании. Характерными признаками тазового предлежания плода являются: не соответствующее сроку высокое стояние дна матки над лобком, четкое сердцебиение плода в области пупка или выше его. При влагалищном исследовании также можно узнать предлежащую часть: легко определяются копчик и крестец, а ягодицы прощупываются как мягкая и объемная часть. Данные УЗИ подтверждают диагноз.
Упражнения при тазовом предлежании
Специальные гимнастические упражнения позволяют придать плоду головное положение. Выполняют их с 32 недели беременности только после консультации с лечащим врачом.
Будущей мамочке необходимо выполнять лежа повороты с одного бока на другой по 3 раза через каждые 10 мин. Это упражнение следует делать 3 раза в день.
Полезными в этом отношении являются упражнения, связанные с подъемом таза. Женщина лежит на спине 15 мин, подложив под поясницу валик или подушки. Выполнять это упражнение необходимо 3 раза в день на голодный желудок.
Такая гимнастика имеет ряд противопоказаний: послеоперационные рубцы на матке, токсикозы или гестозы, предлежание плаценты.
Существуют методы нетрадиционной медицины, способствующие повороту плода при необходимости. К ним относятся: ароматерапия, акупунктура, гомеопатия.