Инструкция
1
При неправильном уходе за тяжелым больным в местах сдавливания, где кожа с подлежащими тканями придавливается к костным выступам, образуются пролежни. Чаще они появляются на бедрах, ягодицах, в районе копчика и крестца, вдоль позвоночника в местах остистых отростков, на лопатках и т.д. Причина возникновения пролежней в плохом кровообращении - чем меньше кровоток, тем хуже питание тканей. Клетки, которые недополучают кислород и питательные вещества, начинают погибать и образуется пролежень.
2
В развитии пролежней выделяют 4 стадии. На первой стадии место патологического участка приобретает стойкую бледность и становиться холодным на ощупь. При дальнейшем ухудшении кровоснабжения кожа приобретает синеватый оттенок, это проявление свидетельствует о ломкости сосудов внутри сдавленных тканей и застоя капиллярной крови. Кожа теряет эластичность, становится сухой, начинает шелушиться. При появлении таких признаков необходим более тщательный уход за больным – переворачивать его каждые 30 минут, растирать побледневшие участки камфорным спиртом, массировать кожу по 10-15 минут 4-5 раз в сутки, подкладывать под места сдавливания специальные кольца и круги, которые продаются в аптеках.
3
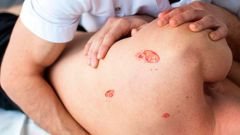
Появление стойкой гиперемии и нарушение кожного покрова свидетельствует о начале развития второй стадии пролежня. На сдавленном месте кожа постепенно начинает эрозироваться, начинают проявляться неглубокие изъявления. На этой стадии раневая поверхность в основном поражает эпидермис, может углубляться до слоя дермы. Внешний вид пролежня иногда имеет вид прорванного пузыря, который набирается экссудатом и сочится. Выделяемое содержимое изначально серозное, а при присоединении инфекции становится гнойным. Вторая стадия требует серьезного лечения увлажняющими противовоспалительными препаратами с антибактериальным действием. Любая раневая поверхность – это врата для проникновения инфекции, а нарушенный кровоток способствуют быстрому распространению болезнетворной микрофлоры.
4
На третьей стадии пролежня поражения более глубокие – изъязвляются все слои дермы и жировая прослойка. Рана по форме напоминает глубокий кратер, края которого постепенно расширяются, увеличивая площадь пролежня. Зачастую дно раны представлено гнойным и некротическим содержимым.
5
Четвертая стадия характеризуется поражением мышц и сухожилий. Из-за полного отсутствия кровообращения ткани чернеют и отмирают, затем отслаиваются. Явление некроза требует хирургического вмешательства для очистки раны. Некротические процессы всегда сопровождаются развитием инфекций и могут привести к сепсису, т.е. к заражению крови. При четвертой стадии пролежня развивается интоксикация организма.